病例选送:辽宁新宾一脉阳光影像中心
卵巢交界性黏液肿瘤临床表现无特异性,多在健康体检时偶然发现。当包块较大或伴有腹水时可出现腹部胀痛或偶尔不规则阴道流血或出现月经不调及泌尿系统、胃肠道等不适症状时才就诊。

诊断要点解析
黏液性肿瘤诊断
黏液性囊腺瘤 → 交界性黏液性肿瘤→ 黏液腺癌
a、良性黏液性囊腺瘤
1、囊状结构伴或不伴有腺样结构
2、被覆非复层化黏液上皮细胞,单层排列,无异型
b、交界性黏液性肿瘤
1、被覆上皮为胃肠型上皮
2、非单层排列,无高级别核特征
3、增殖区面积大于10%才能定性。若<10%,则诊断“黏液性囊腺瘤伴灶区上皮增生”。
★上皮内癌:局灶或小片状瘤细胞达到高级别,交界性黏液性囊腺瘤伴有上皮内癌。
★微浸润:交界性黏液性囊腺瘤,灶区浸润到间质中,长径<5mm,细胞核级别未升高,同交界性病变形态相似。
★微小浸润癌:浸润癌<5mm,浸润成分为高级别肿瘤细胞,完全不同于交界性病变。
c、浸润性黏液腺癌
首先,区分肿瘤是转移还是原发,单侧卵巢黏液性肿瘤,考虑原发性肿瘤。双侧卵巢黏液性肿瘤,90%以上是转移性病变。其次,发现弥漫性高级别黏液腺癌细胞考虑:
1、转移性黏液癌
2、原发的卵巢黏液腺癌。高级别瘤细胞浸润灶>5mm,诊断浸润性黏液腺癌

超声表现
瘤体一般较大,圆形或卵圆形,囊性为主,囊内见细小光点,多房分隔密集区、房隔增厚或有乳头,肿瘤房隔、乳头状等实性区域可探及血流信号,为低阻力型血流信号,一般无腹水或腹水少量。
卵巢交界性黏液肿瘤单纯依靠影像学检查很难与卵巢其他肿瘤鉴别,应结合临床表现及患者病史,相关实验室检查综合分析,最终诊断依靠病理学,其临床病理特征为年龄轻,临床分期早,复发率低,复发间隔时间长。
卵巢交界性黏液肿瘤治疗需要结合患者是否保留生育功能等综合考虑,但手术切除病灶或实行全面分期手术治疗是首选治疗方法,部分患者术后可辅以放化疗,定期复查随访。
患者,女,75岁,腹胀3年,2个月前腹部胀痛来我院就诊,行彩超和CT检查发现盆腔巨大肿物。
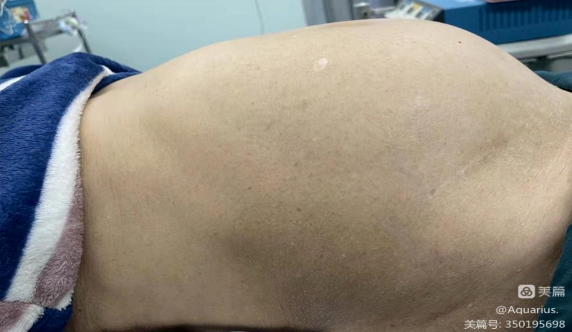
宫颈囊肿
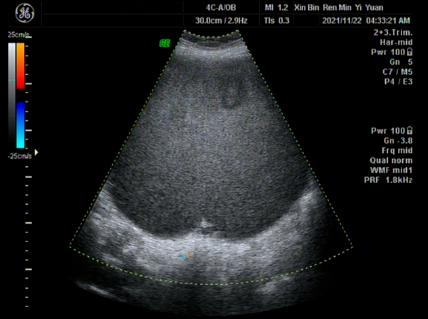
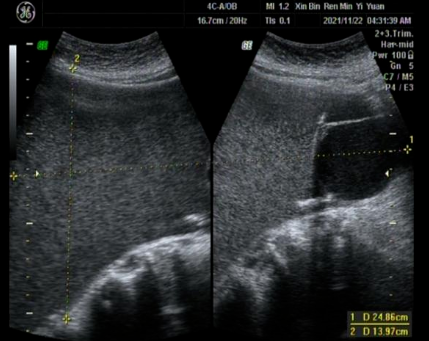
腹腔内巨大囊性密度灶,请结合增强CT进一步检查

随后患者在我院进行盆腔囊性肿物切除术


肿物切除后做病理活检:
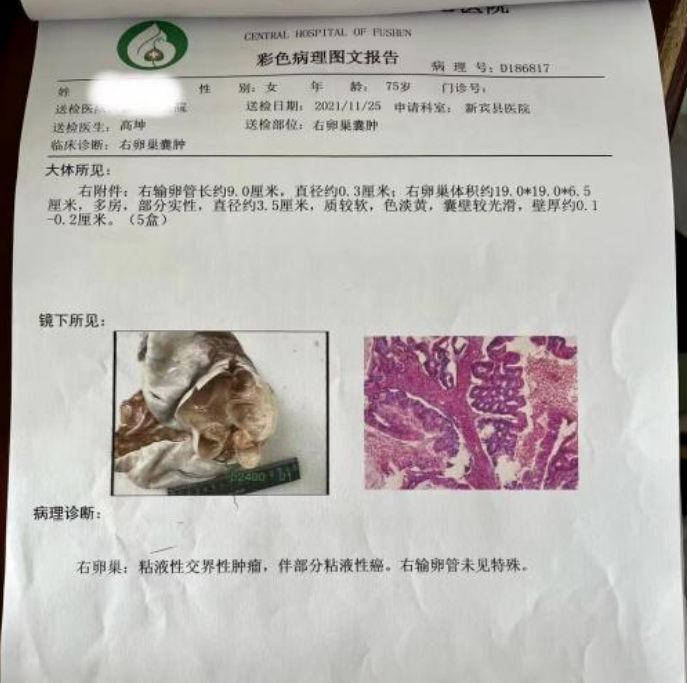
病理结果:
粘液性交界性肿瘤,伴部分粘液性癌。










